O Câncer
e obesidade são duas das principais epidemias globais da atualidade. Quando se encontram num mesmo
indivíduo, os efeitos são nocivos: a obesidade é o segundo maior fator de risco
evitável para o câncer, perdendo apenas para o tabagismo, e a mortalidade do
câncer é maior na população obesa.

A obesidade,
definida como um índice de massa corporal (IMC) maior do que 30 Kg/m2 (peso
dividido pelo quadrado da altura) é hoje o maior problema de saúde pública nos
países desenvolvidos e em desenvolvimento. Esta epidemia afeta as pessoas de
todas as idades, níveis socioeconômicos e raças. Levantamento realizado pelo Ministério da Saúde entre 2002 e 2005
mostra que 40% da população brasileira têm excesso de peso. Este número é o
dobro do verificado em 1974. Ao mesmo tempo, 37% da população são
insuficientemente ativa ou sedentária. Segundo a Organização Mundial de Saúde
(OMS), a obesidade está correlacionada ao aumento
não só do risco de diabetes, doenças cardiovasculares (infarto e derrame) e de
gordura no fígado (esteatose hepática), mas também do risco de câncer de cólon,
rins, vesícula, esôfago, pâncreas e mama (neste último caso, sobretudo
entre mulheres na menopausa). Obesidade tem sido estimada causar 20% de todos
os cânceres (Wolin e cols., 2010). Nos Estados Unidos, o sobrepeso e a
obesidade estão ligados a 14% das mortes de câncer entre homens. Este número
sobe para 20% entre as mulheres (Deslypere e cols.,1995).
O ganho de peso também é associado com o risco de
câncer. Homens que ganharam ≥21 kg após os 20 anos de idade tiveram um risco
aumentado de 60% na incidência de câncer colo retal comparado com aqueles que
ganharam apenas 1-5 kg (Campbell e cols., 2007). Uma meta-análise de estudos
epidemiológicos prospectivos demonstrou que um aumento de 5kg/m2 no
IMC está relacionado com um aumento de quase 50% na incidência de câncer de
esôfago, endométrio, vesícula biliar e mama (Renehan e cols., 2008). Houve
também uma significativa associação direta com outros tipos de câncer como de
pâncreas, tireóide, linfoma não Hodkin, leucemia e mieloma (medula óssea)
(Renehan e cols., 2008). Além disto, evidências emergentes sugerem um papel da
obesidade na agressividade do câncer de próstata (Freedland e cols., 2007). Nos EUA, mais de meio milhão de pessoas
morrem de câncer a cada ano e esta doença se tornou a causa principal de
mortalidade ao redor dos 85 anos (Siegel e cols., 2011).
As
pessoas geralmente associam o câncer ao histórico familiar, o que gera certa
inércia em relação à adoção de hábitos saudáveis. É necessário conscientizar sobre
a responsabilidade de cada um na prevenção do câncer, através do controle do
sobrepeso e de outros fatores de risco. A prevenção e a detecção precoce podem
reduzir a mortalidade de câncer em até 50% (Wolin e cols., 2010).
O excesso de gordura corporal parece ser o vilão. As células de gordura são ativas na
produção hormonal (principalmente estrógeno) e de fatores de crescimento,
características que contribuem para acelerar a divisão e a reprodução celular.
E, quanto mais células se duplicam, maiores as chances de alguma replicação ser
inadequada, originando uma célula maligna. A partir daí, estes hormônios
adicionais levam a uma rápida reprodução das células cancerígenas. Qualquer
tipo de obesidade é preocupante, mas aquela onde a gordura localiza-se na
região abdominal é considerada a mais perigosa e com maior índice na
probabilidade de desencadear câncer devido ao acúmulo de gordura sobre os
órgãos da região do abdômen causando maior produção hormônios inflamatória e
maior elevação nos níveis de estrógeno e resistência insulínica (fatores
sabidamente associados ao risco de câncer) (Wolin e cols., 2010).
A
atividade física é uma das melhores maneiras de prevenção, pois, diminui o
tempo de transito intestinal, contribui para o metabolismo dos alimentos e para
a saúde corporal como um todo, diminuindo o potencial cancerígeno. Estima-se que o estilo de vida
sedentário seja associado com 5% das causas de morte por câncer (Kushi e cols.,
2012). Para pessoas que não fumam, exercício é um dos mais importantes fatores
de risco modificáveis (junto com controle do peso e alimentação saudável)
(Kushi e cols., 2012). Em japoneses, a atividade física foi associada com uma
diminuição do risco de câncer de cólon, fígado, pâncreas e de estômago (Inoue e
cols., 2008). Vários mecanismos têm sido
propostos para explicar o possível efeito protetor da atividade física: redução
nos níveis circulantes de insulina, estrógeno e outros fatores de crescimento,
impacto nas prostaglandinas (redução da inflamação nos tecidos), melhora na
função imune e no metabolismo alterado dos ácidos biliares (Kushi e cols.,
2012).
Entendendo o câncer
O ciclo
básico de vida de uma célula é se multiplicar quando necessário e morrer quando
se torna velha ou quando sofre alguma lesão na sua estrutura. As nossas células são programadas
para se autodestruírem em caso de alteração da sua conformação original,
principalmente se houver lesão no DNA (código genético da célula, que determina
suas características), não passível de reparo. Esta autodestruição se chama
apoptose. Este mecanismo evita que lesões no DNA possam ser perpetuadas através
da multiplicação de células anômalas.
Lesões celulares ocorrem diariamente em nosso
organismo e são amplificadas pelo cigarro, radiação e produtos químicos, todas
as substâncias com alto potencial de lesão do DNA (carcinógenos). Só o cigarro possui mais de 4000
substâncias comprovadamente carcinogêneas. Graças a apoptose, não
desenvolvemos câncer a todo momento.
O
processo de multiplicação celular e apoptose são controlados por um grupo de
genes chamado de protooncogenes. São os genes supressores de tumor. O câncer
começa a surgir quando ocorrem mutações nesses protooncogenes, fazendo com que
suas funções sejam abolidas. Os genes
alterados passam a se chamar oncogenes, e em vez de impedir a formação de
tumores, passam a estimulá-los. A partir desse momento as células com
alterações estruturais não só conseguem se multiplicar, como estão protegidas
da apoptose. Portanto, são células se proliferam rapidamente e não morrem. Estas são as células cancerígenas.
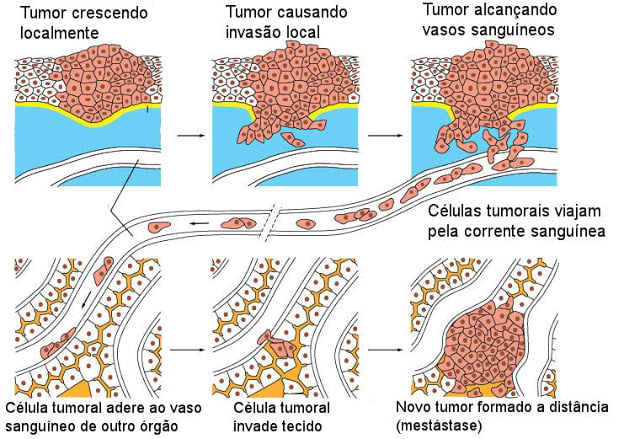
As células cancerígenas além de se multiplicarem,
conseguem produzir seus próprios vasos sanguíneos, o que permite a elas
receberem nutrientes e formarem as massas de células, chamadas de tumores. Essas
células também possuem de alcançarem a circulação sanguínea e viajarem pelo
corpo. Quanto mais lesão tiver sofrido o DNA da célula, mais diferente ela será
da célula que lhe deu origem. E se ela é diferente, não consegue despenhar as
funções vitais que a original exerce. Então, passamos a ter um quadro onde
células que não desempenham nenhuma função se multiplicam de modo muito mais
rápido que o normal e passam não só a competir por alimento, como invadem e
tomam o lugar das células normais.

Entendendo a obesidade
A obesidade é o acúmulo de gordura no corpo causado
quase sempre por um consumo excessivo de calorias na alimentação, superior ao valor
usado pelo organismo para sua manutenção e realização das atividades do dia a
dia. Ou seja: a obesidade acontece quando a ingestão alimentar é maior que o
gasto energético correspondente.

A utilização de
medicamentos contribui de forma modesta e temporária no caso da obesidade, e
nunca devem ser usados como única forma de tratamento. Boas partes das
substâncias usadas atuam no cérebro e podem provocar reações adversas graves,
como: nervosismo, insônia,
aumento da pressão sanguínea, batimentos cardíacos acelerados, boca seca e
intestino preso. Um dos riscos mais preocupantes dos remédios para obesidade é
o de se tornar dependente. Por isso, o tratamento medicamentoso da obesidade
deve ser acompanhado com rigor e restrito a alguns tipos de pacientes.
Cirurgia
bariátrica: Pessoas
com obesidade mórbida e comorbidades, como diabetes e hipertensão, podem optar
por fazer a cirurgia de redução de estômago para controlar o peso e sair da
obesidade.

Fontes utilizadas:
Informação, diagnóstico e prevenção do câncer - Dra Stella Sala Soares Lima
http://www.cancerinfo.com.br/artigo/a-obesidade-como-fator-de-risco-para-cancer.html
Obesidade
http://www.minhavida.com.br/saude/temas/obesidade
MD. Saúde: Um blog médico para pacientes
http://www.mdsaude.com/2009/02/cancer-cancro-sintomas.html